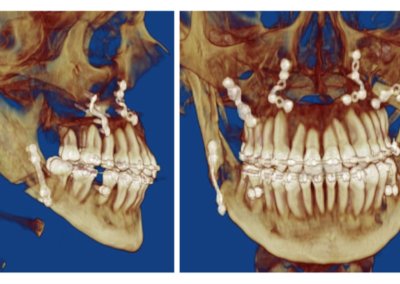
Podstawy chirurgii ortognatycznej
Uniwersalny system opisujący zwarcie zębów opisał Edward Angle. Oparta jest na wzajemnym położeniu zębów pierwszych trzonowych jako punktów referencyjnych i opisujących przednio tylne i relacje względem siebie żuchwy i szczęki.
Klasa I okluzyjna ? neutralna opisuje guzek mezialny policzkowy pierwszego zęba trzonowego szczęki wchodzi w kontakt z policzkową bruzdą pierwszego tzronowca żuchwy
Klasa II występuje wówczas gdy łuk zębowy żuchwy jest położony do tyłu względem łuku zębowego szczęki. Tak więc guzek mesialny policzkowy pierwszego zęba trzonowego szczęki wchodzi w kontakt z dystalną częścią drugiego zęba przedtrzonowego żuchwy i mesjlnym guzkiem pierwszego zęba trzonowego. Klasa II zgryzowa posiada dwie podgrupy 1i 2 w zależności od położenia zębów siecznych.
Klasa III występuje wówczas gdy łuk zębowy żuchwy jest wysunięty do przodu w stosunku do łuku zębowego szczęki. Tak więc guzek mesialny policzkowy pierwszego zęba trzonowego szczęki wchodzi w kontakt kontaktuje się z dystalną policzkową bruzdą pierwszego zęba trzonowego żuchwy .
Kolejnym istotnym terminem jest
okluzja centryczna definiowana jak zbalansowany , maksymalny kontakt pomiędzy guzkami zębowymi łuków szczęki i żuchwy.
Relacja centryczna jest to pozycja wyrostków kłykciowych żuchwy w dołach stawowych w niewymuszonej dotylnej pozycji. Najkorzystniej jest gdy pozycja centryczna pokrywa się z centryczną okluzją .
Wiele patologii i powikłań powstaje z braku wyżej wymienionych relacji , asymetrycznych lub przed wczesnych kontaktów zębowych , które wymuszają nieprawidłowe pozycje głów żuchwy w dołach stawowych co powoduje zniszczenie równowagi w tym układzie.
Długotrwałe zmiany centrycznych pozycji i przeciążenia prowadzą do zmian patologicznych w mięśniach , tkankach miękkich wokół stawowych oraz zamian patologicznych kości.
Tak więc staje się najistotniejszym osiągnięcie centrycznych , centralnych relacji okluzyjnych po przez przemieszczania baz kostnych oraz umieszczenie prawidłowe głów żuchwy w stawach podczas zabiegu ortognatycznego.
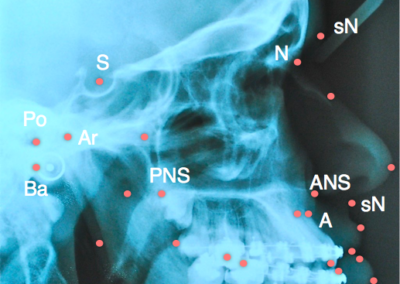
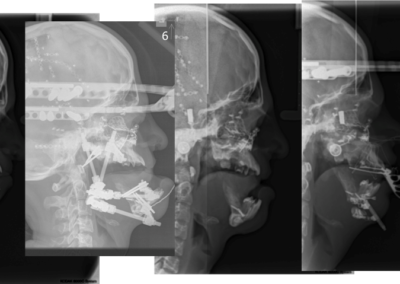
Do prawidłowego zaplanowania zabiegu ortognatycznego nieodzowne jest zdjęcie cefalometryczne. Dokonywane pomiary i analiza tego zdjęcia mówi nam o zmianach patologicznych twarzoczaszki i kierunku ich korekcji. Pomiary oparte na technikach są używane do badania proporcji wykorzystują pewne punkty i kąty i płaszczyzny referencyjne min ;
S- ? sella ? środek dołu przysadki
N ? nasion najbardziej do przednio położony punkt szwu nosowo czołowego
A ? punkt najgłębiej położny na wyrostku zębodołowym szczęki pomiędzy kolcem nosowym przednim i brzegiem wyrostka zębodołowego
B ? najgłębszy punkt części zębodołowej żuchwy pomiędzy brzegiem kostnym części zębodołowej żuchwy , a najbardziej wysuniętą częścią spojenia żuchwy
Kąt SNA ? kąt opisujący położenie szczęki do podstawy czaszki( 82 ° ? 3 ° )
Kąt SNB ? kąt opisujący położenie żuchwy do podstawy czaszki ( 80 °? 3 ° )
Kąt Płaszczyzny podstawy żuchwy ? opisuje tylną i przednią wysokość twarzy. Utworzony jest przez płaszczyznę podstawy żuchwy i płaszczyzną Frankfurdzką ( 21°? 3 ° ). Kąt ten otwiera się u pacjentów ze zgryzem otwartym , z mikrognatią lub tyłożuchwiem. Natomiast u pacjentów ze zgryzem głębokim , zespołem krótkiej twarzy kąt ten się wyostrza.
Płaszczyzna Franfurdzka ? utworzona przez linię łączącą punkt w najwyższym miejscu zewnętrznego przewodu słuchowego (Po ? porion) , a najniższym punktem dolnego brzegu oczodołu (Or ? orbitale )
Płaszczyzna podstawy żuchwy utworzona poprzez połączenie linii pomiędzy punktem na najniżej położonym na kącie żuchwy ( Go ? gonion) , a najniższym punktem na spojeniu żuchwy ( Me ? menton).
Badanie twarzy pacjenta jest nieodzownym elementem planowania korekty deformacji twarzowo zgryzowej i innych deformacji twarzoczaszki
Pozycja siekaczy centralnych szczęki w stosunku do warg jest kluczowym elementem estetyki twarzy i planowania.
Przyjmowany za prawidłową ekspozycję siekaczy centralnych szczęki uważa się około 2-3 mm , wartości ok 4-6 mm uważa się za prawidłowe u kobiet , co determinować może postrzeganie estetyki twarzy . Uzależnione jest to od napięcia tkanek twarzy i bródki , czyli występowania tak zwanej niekompetncji warg. Objawia się to głównie wzmożonym napięciem mięśni bródki i warg prowadzącym do ich zamknięcia z powodu nadmiernej ekspozycji zębów siecznych szczęki.
Klasyczne proporcje twarzy są używane tylko jako odnośnik do planowania zmian.
Na przestrzeni czasów tak zwane klasyczne proporcje twarzy zmieniały się w zależności od miejsca i rasy. Praktycznie rzecz ujmując twarz można podzielić na trzy równe części. Część od linii włosów do okolicy ? trichion do okolicy brzegów nadoczodołowych ? supraorbitale- określana jako górna część twarzy . Część do okolicy pod nosowej ? subnasale i część dolna do okolicy podbródkowej menton. Część dolna od subnasale do menton dalej jest dzielona na części od sbnasale do stomion i od stomion do menton.
Warga górna jest w profilu jest na poziomie wargi dolnej nieco ku przodowi.
Zmiany pozycji warg , bruzdy wargowo bródkowej, wymiaru pionowego części twarzy są kluczami do diagnostyki i planowania zmian twarzy.
Aby zaplanować i przeprowadzić leczenie ortognatyczne należy przygotować uzębienie pacjenta. Przygotowanie jest to ortodoncja przed operacyjna , która polega na ustawieniu zębów w prawidłowych położeniach w stosunku do baz kostnych szczęki i żuchwy i skoordynowanie dwóch łuków zębowych tak , aby po uwolnieniu kości i ich ponownym zestawieniu idealnie pasowały do siebie.
Podczas leczenia ortodontycznego kontrola ruchów zębów i osiągniecie efektu końcowego jest monitorowane po przez wykonywani modeli gipsowych i ich wzajemne zestawianie tak , aby osiągnąć stabilne zaguzkowania w klasach I po zabiegu operacyjnym. U pacjentów z deformacjami twarzowo zgryzowymi zęby samoistnie dążą do kompensacji wady jako odpowiedź na deformacje kostne. Takie zmiany w trakcie przygotowania ortodontycznego muszą być skorygowane ? zdekompensowane . Prawidłowe przygotowanie ortodontyczne gwarantuje stabilne efekty leczenia operacyjnego.
Najczęściej stosowane osteotomie kostne podczas leczenia ortognatycznego dotyczą kolejno szczęki i żuchwy .
Do repozycji żuchwy stosuje się osteotomie pionowe i skośne , odwrócone L , skośne roszczepienie żuchwy . Najczęściej wykonywaną procedurą jest obustronne skośne rozszczepienie żuchwy BSSO .
Oprócz osteotomii na trzonie i gałęzi żuchwy stosuje się osteotomijne korekcję deformacji bródki . Deformacja bródki może występować niezależnie lub z wadą żuchwy . Zdeformowana bródka może maskować inne wady żuchwy . Można wyróżnić siedem kategorii w połączeniu ze specyficznymi metodami korekty .
Pośród wielu wada twarzowo zgryzowych skupiające większość różnych cech szczególnych są dwa zespoły długiej i krótkiej twarzy.
Zespół długiej twarzy związany jest nadmiernym pionowym wzrostem szczęki . Badanie twarzy pacjenta odkrywa nadmierną długość dolnej części twarzy , zwężenie podstawy nosa, rozwarty kąt nosowo wargowy , zgryz otwarty przedni z niekompetencją warg i napięciem mięśni bródkowych, nadmierny uśmiech dziąsłowy , tyłożuchwie z dotylną rotacją ( rotacja zgodna z ruchami wskazówek zegara i rozwarty kąt podstawy żuchwy jest widoczny na bocznym cefalogramie. Po prawidłowym przygotowaniu pacjenta do operacji zazwyczaj operacyjny plan leczenia obejmuje osteotomię szczęki z impakcją ( skróceniem). Korekcja zgryzu osiągana jest po przez ruch szczęki w odcinku tylnym z ruchem żuchwy ku przodowi przeciwnie do wskazówek zegara. Jeśli istnieje prawdziwa mikrogenia również dołącza się zabieg na bródce celem osiągnięcia harmonii twarzy . Decyzje są oparte na analizie twarzy pacjenta i bocznych zdjęciach cefalometrycznych.
Zespół krótkiej twarzy jest z kolei związany ze skróceniem pionowym szczęki. W badaniu przedmiotowym pacjenta widzimy zmniejszenie , skrócenie dolnej części twarzy , brak widocznych siekaczy , poszerzenie podstawy nosa , ostry kąt nosowo wargowy , zgryz głęboki z nadmiernie wysuniętą bródką i ostrym kątem podstawy żuchwy. . Procedury chirurgiczne obejmują osteotomię Le Fort I z zastosowaniem przeszczepów kostnych celem satabilizacji odłamów w połączeniu z osteotomią gałęzi i trzonu żuchwy oraz plastyką bródki . Ruch kompleksu odbywa się ku dołowi a , bródki dodatkowo ku tyłowi .
Chirurgia ortognatyczna
Co to jest chirurgia ortognatyczna?
Jest to gałąź chirurgii szczękowo ? twarzowej zajmująca się leczeniem wrodzonych wad twarzowo ? zgryzowych, w kooperacji głównie z leczeniem ortodontycznym oraz bardzo często z leczeniem ogólnostomatologicznym. Efektem zabiegu jest poprawa wyglądu i rysów oraz symetrii twarzy, warunków zgryzowych, lepsze funkcjonowanie stawów skroniowo ? żuchwowych oraz w niektórych wadach ? poszerzenie dróg oddechowych, dzięki czemu organizm jest bardziej dotleniony i nie występują problemy z zaburzeniami oddychania podczas snu i chrapaniem.
Jacy pacjenci wymagają leczenia ortognatycznego?
Chirurgia ortognatyczna skierowana jest przede wszystkim do pacjentów, cierpiących na zaburzenia rysów twarzy, zgryzu, funkcji odgryzania pokarmów i żucia, które są efektem następujących wad twarzowo ? zgryzowych:
-przodożuchwie morfologiczne ? progenia
-tyłożuchwie morfologiczne ? retrogenia
-hipolazja (niedorozwój) szczęki ? mikrognacja
-hipolazja (niedorozwój) żuchwy ? mikrogenia
-połowiczy przerost żuchwy ? laterogenia
-zgryz otwarty szkieletowy
-uśmiech dziąsłowy ? gummy smile
-niektórzy pacjenci ze zgryzem głębokim
-pacjenci z zespołem obturacyjnych bezdechów sennych (OSAS)
-liczna grupa pacjentów z deformacjami twarzy, wynikającymi z wrodzonych wad twarzy, np. po leczeniu rozszczepów wargi i podniebienia
Wiek pacjentów nie stanowi zasadniczo ograniczenia do leczenia ortognatycznego, jednak szybszy efekt leczenia i łatwiejsza rekonwalescencja charakterystyczne są dla pacjentów młodych (między 16 ? 30. rokiem życia). W praktyce często operowani są pacjenci po i znacznie po 30. roku życia ? z bardzo dobrymi efektami.
Przygotowanie ortodontyczne do zabiegu
Leczenie ortognatyczne rozpoczyna się od konsultacji z lekarzem ortodontą, który podczas pierwszej wizyty zbiera dokładny wywiad z pacjentem, przeprowadza wnikliwe badanie kliniczne, poszerzone o wykonanie zdjęć radiologicznych, fotografii twarzy i warunków zgryzowych oraz wykonanie wycisków łuków zębowych, w celu przygotowania modeli gipsowych, na których przeprowadzona zostanie dokładna analiza warunków zgryzowych. Dane uzyskane z badania pacjenta na pierwszej wizycie służą przygotowaniu dokładnej analizy twarzy i zgryzu pacjenta, na podstawie której odbywa się kwalifikacja do ewentualnego leczenia ortodontyczno ? chirurgicznego (ortognatycznego). Podczas kolejnego spotkania z lekarzem ortodontą pacjent otrzymuje plan leczenia i jest informowany o ewentualnej konieczności przeprowadzenia zabiegu. Lekarz ortodonta wraz z chirurgiem szczękowo ? twarzowym informują pacjenta o idei oraz celu takiego leczenia, przybliżonym czasie wykonania zabiegu oraz udzielają instrukcji odnośnie postępowania bezpośrednio przed zabiegiem oraz w okresie pozabiegowym. Pacjent jest również dokładnie informowany o spodziewanym efekcie leczenia, a także możliwych powikłaniach związanych z leczeniem.
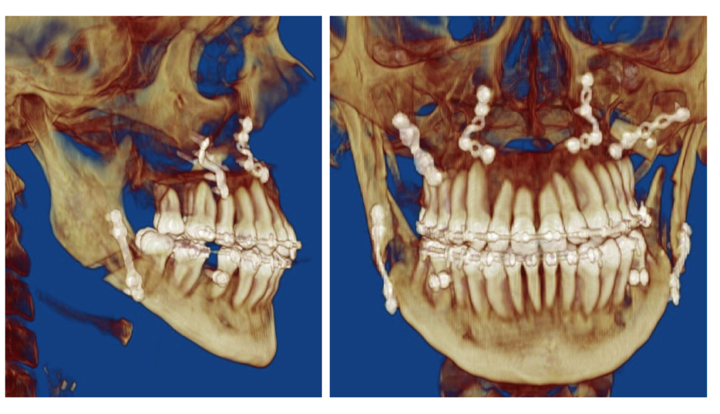
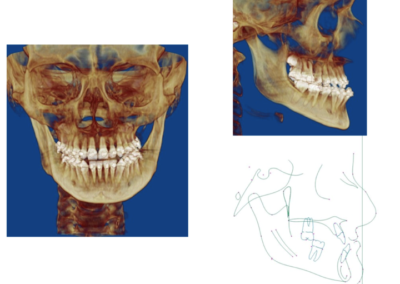
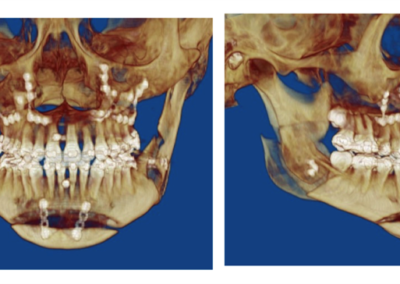
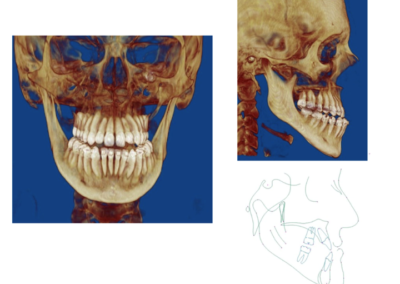
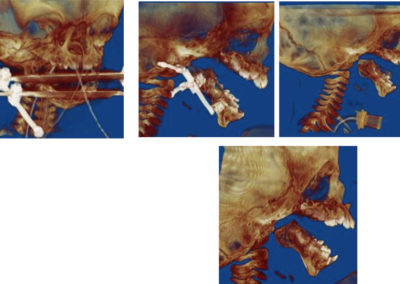
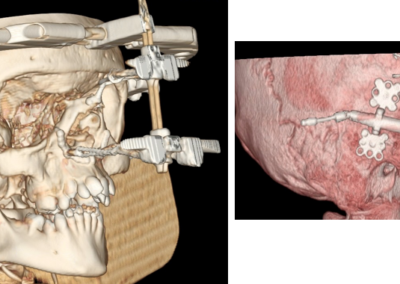
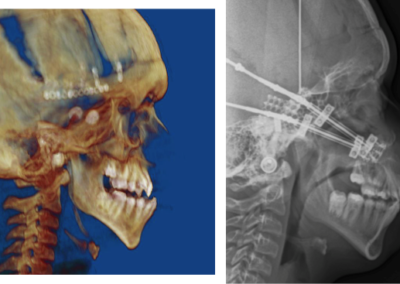
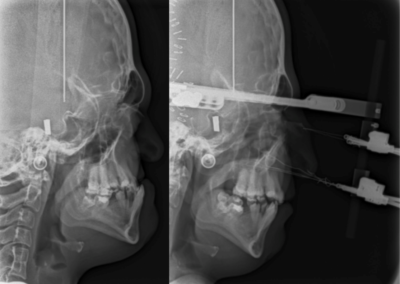
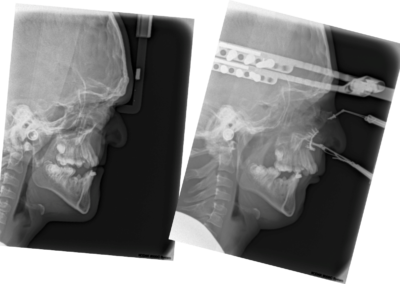
Leczenie rozpoczyna się od przygotowania ortodontycznego pacjenta do zabiegu za pomocą stałych aparatów ortodontycznych i trwa około 1,5 ? 2 lata. Bezpośrednio przed zabiegiem (około 1 tydzień wcześniej) wykonywane jest bardzo dokładne badanie pacjenta wraz z dokumentacją radiologiczną (tomografia komputerowa, zdjęcia rtg twarzoczaszki, wyciski łuków zębowych), w celu potwierdzenia właściwego przygotowania pacjenta do zabiegu oraz wykonania szablonów służących do uzyskania zaplanowanego przesunięcia segmentów kostnych (ZDJĘCIE). Następnie wykonywany jest zabieg ortognatyczny, po którym następuje ostatnia faza leczenia ortodontycznego za pomocą aparatów stałych, która trwa około 6 miesięcy.
Przebieg zabiegu oraz rekonwalescencja
Pacjent zgłasza się do szpitala dzień przed zabiegiem, w godzinach od 9.00 do 11.00, z pelną dokumentacją medyczną. Zabieg ortognatyczny przeprowadzany jest w znieczuleniu ogólnym. Przed znieczuleniem ogólnym konieczne jest wykonanie podstawowych badań (morfologia krwi, czasy krzepnięcia, poziom cukru we krwi, poziom elektrolitów oraz Rtg klatki piersiowej) celem wykluczenia innych ogólnoustrojowych problemów zdrowotnych. Ostatecznej kwalifikacji pacjenta do zabiegu pod kątem ogólnego stanu zdrowia dokonuje lekarz anestezjolog, odpowiedzialny za przeprowadzenie znieczulenia ogólnego.
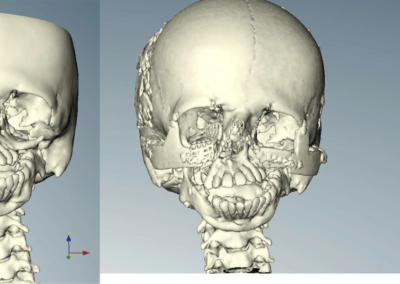
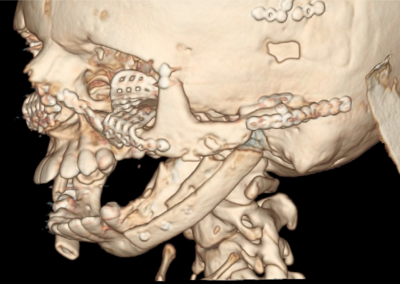
Zabieg wykonywany jest z dostępu przez jamę ustną, zatem nie powoduje żadnych blizn na twarzy. Polega najczęściej na chirurgicznym rozszczepieniu szczęki i żuchwy w ten sposób, aby możliwe były swobodne przesunięcia tych części, w których znajdują się łuki zębowe, w celu ich dokładnego spasowania
i ustawienia względem siebie w zaplanowanych wcześniej pozycjach, przy wykorzystaniu odpowiednich szablonów. Po uzyskaniu ostatecznych właściwych pozycji segmentów kostnych, potwierdzonych przeprowadzeniem odpowiednich pomiarów śródzabiegowych i kontrolą warunków zgryzowych, są one stabilizowane za pomocą tytanowych materiałów zespalających. Analiza uzyskanych rysów twarzy czasami powoduje konieczność wykonania dodatkowych czynności korygujących, na przykład plastyki bródki, które przeprowadzane są podczas tego samego zabiegu.
Po zabiegu pacjent przebywa w sali pooperacyjnej, gdzie jest ostatecznie wybudzany ze znieczulenia ogólnego. Pobyt w szpitalu po operacji wynosi średnio 2 ? 3 dni.
Obrzęk twarzy jest charakterystycznym objawem reakcji organizmu na zabieg
i utrzymuje się przez około 7 ? 14 dni, stopniowo zanikając. W takim przypadku pomocne będzie zastosowanie zimnych okladów na okolicę okolozabiegową ( wskazane jest zaopatrzyć się w okłady żelowe już przed zabiegiem). Pacjenci już przed zabiegiem otrzymują leki przeciwobrzękowe, aby minimalizować dyskomfort pozabiegowy, także leki przeciwbólowe, przeciwzapalne i profilaktycznie antybiotyki, aby zapobiegać bólowi i infekcji pozabiegowej. Na dobę po zabiegu na aparat ortodontyczny lub dodatkowe elementy retencyjne w jamie ustnej zakładane są elastyczne wyciągi międzyszczękowe, które stabilizują uzyskane warunki zgryzowe i usuwane są one po około 6 tygodniach od zabiegu. Powrót pacjenta do normalnej dziennej aktywności (bez wysiłku fizycznego) możliwy jest po około 2 tygodniach od zabiegu. Około 6 tygodni po zabiegu (po uzyskaniu pełnego zrostu kostnego) możliwe jest rozpoczęcie ostatniej fazy leczenia ortodontycznego, a ostateczne rysy twarzy, wynikające z ułożenia tkanek miękkich stabilizują się około 6 miesięcy po zabiegu.
Zalecenia pozabiegowe
Z uwagi na czasowe wyłączenie pełnego funkcjonowania jamy ustnej, spowodowane ingerencją chirurgiczną i w celu uniknięcia powikłań w gojeniu konieczne jest, aby pacjenci przestrzegali następujących zaleceń:
- pobyt w szpitalu około 2 ? 3 dni po zabiegu
- dieta płynna, papkowata przez 6 tygodni po zabiegu
- stosowanie leków po zabiegu (przeciwbólowych, antybiotyków) według wskazań chirurga
- bardzo dokładna higiena jamy ustnej: szczotkowanie zębów miękką szczotką oraz stosowanie płukanek do jamy ustnej
- zastosowanie zimnych okladów na twarz ( uwaga na odmrożenia!)
- szybkie uruchamianie po zabiegu, początkowo w obecności pielęgniarki
- wizyta u fizjoterapeuty celem rehabilitacji mięśni twarzy i stawu skroniowo ? żuchwowego po zabiegu
- wizyta u logopedy celem nauki (korekty) funkcji języka i toru oddychania po zabiegu
- pierwsza wizyta kontrolna u chirurga po tygodniu od zabiegu, następne wizyty według wskazań chirurga
- unikanie wysiłku fizycznego minimum przez 6 tygodni
- unikanie ekspozycji na słońce po zabiegu przez minimum 8 ? 12 tygodni
- pierwsza wizyta u lekarza ortodonty i początek ostatniej fazy leczenia ortodontycznego po około 6 tygodniach od zabiegu
Jakie korzyści daje chirurgia ortognatyczna?
Zabiegi z zakresu chirurgii ortognatycznej przynoszą szereg korzyści pacjentowi:
- poprawę estetyki, symetrii twarzy
- poprawę wymowy
- poprawę funkcji żucia
- poprawę warunków zgryzowych
- poprawę funkcji języka i toru oddychania
- poszerzenie dróg oddechowych, lepszą wydolność oddechową i dotlenienie organizmu, co przekłada się na mniejsze ryzyko chorób serca i układu krążenia
- eliminację chrapania i zaburzeń snu
- poprawę funkcji i odciążenie stawów skroniowo ? żuchwowych
- większą pewność siebie i wzrost poczucia własnej wartości i atrakcyjności

Podstawy cefalometrii
Cefalometrię stosuje się w celach diagnostycznych , oceny wzrostu szkieletu twarzoczaszki , wizualizacji efektów leczenia oraz planowaniu leczenia operacyjnego.
Planowanie operacyjne jest wykonywane w naturalnej pozycji ( NHP), ze zrelaksowanymi ustami , wykonywane są również zdjęcia twarzy w 6 pozycjach w pełnym uśmiechu i ze zrelaksowanymi ustami , co pozwala na określenie pozycji zębów i i tkanek oraz wenątrzustne .
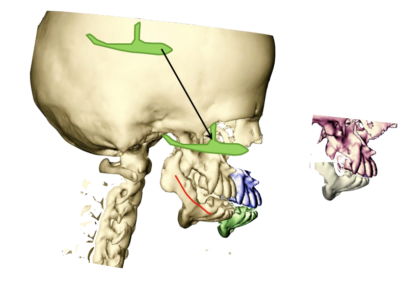
Pozwala to na zaplanowanie leczenia i jego ocenę . Ocenę można przeprowadzić po przez superimpozycję ? czyli nałożenie obrazów.
Są trzy podstawowe typy superimpozycji
? nałożenie podstaw czaszki , po siódmym roku życia chrzęstozrost skrzydłowo sitowy ulega skostnieniu i wówczas można założyć że podstawa czaszki jest stabilna i wykorzystać ten fakt jako punkt odniesienia. Ten typ nakładana wykazuje wszystkie zmiany zachodzące w szkielecie twarzoczaszki
? nałożenie szczęki wykonuje się po przez połączenie punktów ANS i PNS z płaszczyzną podniebienna , wykazuje to zmiany zębowe w szczęce
? nałożenie żuchwy wykonuje się po przez połączenie językowej części spojenia żuchwy równolegle do jej podstawy , wykazuje to zmiany zębowe zachodzące podczas leczenia lub wzrostu
Dzisiaj oprócz analizy zdjęć płaskich dostępne są cyfrowe techniki łączące skanowanie uzębienia , tomografię cyfrową CB CT , oraz programy do analizy trójwymiarowej wraz z nakładaniem zdjęć cyfrowych twarzy. Technologia ta umożliwia analizę zmian tkanek miękkich i twardych w przestrzeni , lepsze usytuowanie punktów referencyjnych oraz lepsza wizualizację efektów leczenia. Aczkolwiek morfing pokazujący zmianę rysów twarzy nie jest doskonały i wciąż zastosowanie jest dyskusyjne.
Podstawowe komponenty analizy cefalometrycznej są :
-analiza kostna ,
? analiza tkanek miękkich ,
? analiza zębowa
Podstawowym celem analizy cefalometrycznej kostnej jest ustalenie typu twarzy i stosunku twarzy do podstawy czaszki aby określić stosunki przednio ? tylne. Jest to niezbędne do zaplanowania leczenia lub analizy patologii występujących w obrębie twarzoczaszki. Kąt SNA pokazuje pozycje przednio tylną szczęki w stosunku do podstawy czaszki (N : 82 °). Powiększeni tego kąta świadczy o wysunięciu szczęki , natomiast zmniejszenie o jej cofnięciu . Kąt SNB opisuje relacje przednio tylne żuchwy w stosunku do podstawy czaszki. Relacje pomiędzy szczęką , a żuchwą opisuje kąt ANB i wynosi on średnio 2 °.
Analiza horyzontalna ( pozioma) ? obejmuje :
Długość podstawy czaszki opisuje odległość pomiędzy punktami S ? sella i N ? nasion. U dorosłych mężczyzn wynosi ona 83 mm , u kobiet 77 mm. Kreśląc linię prostopadłą do tej płaszczyzny Frankfurdzkiej przechodzącą przez punkt N ? nasion określony przez prawidłowy wymiar podstawy czaszki otrzymujemy linię według , której można określić wysunięcie lub cofnięcie punktu A lub B opisujących cofnięcie lub wysunięcie szczęki bądź żuchwy w płaszczyźnie horyzontalnej. Prawidłowa pozycja punktu A powinna być na tej płaszczyźnie, u dorosłych mężczyzn punkt pogonion powinien również znajdować się na tej płaszczyźnie , a u kobiet 2 mm ku tyłowi.
Analiza wertykalna ( pionowa) obejmuje
Stosunek i relacje szczęki i żuchwy do podstawy czaszki w płaszczyźnie pionowej. Pomiary długości przedniego odcinka szczęki powinny być wykonane w stosunku do ekspozycji siekaczy centralnych szczęki przy zrelaksowanych ustach na cefalogramach bocznych i przednio tylnych. W obu ekspozycja siekaczy jest ok 2 mm . drugą grupą pomiarów jest określenie położenie płaszczyzny podniebienia , która powinna być równoległa do płaszczyzny Frakfurdzkiej , a płaszczyzna zgryzowa powinna być nachylona ok 7 ° , nachylenie płaszczyzny żuchwy powinno wynosić ok 25 °.
Kolejnymi pomiarami jest pomiar tylnej wysokości twarzy. Tylna część podstawy czaszki S-Ar ? artykulare i wysokość gałęzi żuchwy Ar ? Go ? gonion powinny być w proporcji 3:4 .
Jeżeli stosunek 3:4 jest mniejszy oznacza to ,że tylna długość twarzy jest za mała. , jeżeli większy oznacza to , że za duża. Skrócenie tylnej wysokości twarzy powinno być oceniane w stosunku do płaszczyzny zgryzowej. Skrócenie sugeruje występowanie problemów z wyrostkami stawowymi i trudny przypadek do leczenia. Powiększenie tylnej wysokości sugeruje wydłużenie wyrostków kłykciowych i przesunięcie czynnościowe.
Kolejnym pomiarem jest całkowita wysokość twarzy ? mierzona od N- nasion do Me ? menthon. Cały wymiar jest brany jako 100%, część górna twarzy N- ANS ? kolec nosowy przedni powinien być 45 %, a dolna część twarzy ANS ? Me powinien wynosić 55 %.
Analiza zębowa opisuje położenie zębów w stosunku do podstaw kostnych. Długa oś siekaczy szczęki powinna wynosić 104° do płaszczyzny podstawy czaszki, a długa oś siekaczy żuchwy 90 ° w stosunku do płaszczyzny podstawy żuchwy.
Analiza profilu pozwala na ocenę tkanek miękkich pokrywających szkielet twarzoczaszki. Tkanki miękkie ? ich napięcie , struktura są we wzajemnej zależności ze szkieletem kostnym , postawą ciała i osadzeniem głowy .
Popularną analizą jest analiza Ricketsa odnosząca się do płaszczyzny estetycznej ( linia łącząca tkanki miękkie czubka nosa z tkankami miękkimi bródki). Warga górna powinna leżeć 2 mm poza tą płaszczyzną , warga dolna powinna leżeć na tej linii. Kąt nosowo wargowy utworzony jest przez linie poprowadzone przez podstawę nosa i linę biegnącą wzdłuż w wargi górnej . Jest to również znaczący element określający położenie przednio tylne szczęki . Kąt ten powinien wynosić 102 °? 8 °. Kąt ostry może być efektem protruzji zębowo wyrostkowej szczęki. Wpływ budowy i położenie nosa na ten kąt powinien być rozpatrywany w stosunku do wargi górnej i jej położenia wertykalnego w twarzy. Kąt pomiędzy wargą a linią pionową poprowadzoną od punktu nasion N powinien wynosić u mężczyzn 8 ° u kobiet 14 °.
Proporcje Holdowaya używane do oceny wysunięcia lub cofnięcia bródki są metodą związaną z oceną wychyleniem siekaczy żuchwy w stosunku do linii i wysunięcia punktu Pog ? pogonion do linii NB . w idealnej proporcji siekacze dolne i punkt Pog powinny być w tej samej odległości od linii NB. Proporcja wynosi 1:1. W analizach cefalometrycznych siekacze powinny być przed linią NB 4 mm , tak więc bródka również powinna być 4 mm . jest to niezmiernie istotne podczas planowania korekcji bródki.
| POMIARY | NORMA |
| NsBa | 130°+/_6.0 |
| SNA | 82°+/-3,5 |
| SNB | 80°+/-3,5 |
| SNPg | 81°+/-3,5 |
| ANB | 2°+/-3,0 |
| Wits | 0mm+/-2 |
| NS-ML | 33°+/-6,0 |
| NS-NL | 8,5°+/-3,0 |
| ML-NL | 23,5°+/-3,0 |
| SGo/NMe% | 63,5°+/-1,5 |
| ArGoGn | 130°+/-7 |
| 1Md-Ns | 104°+/-6.5 |
| 1Md-NPg | 7mm+/-2.5 |
| 1Md/1Mx | 127°+/-8,5 |
| 1Mx-ML | 94°+/_7 |
| 1Mx-APg | 3mm+/-2 |
Podstawy osteogenezy dystrakcyjnej
Osteogeneza dystrakcyjna jest to wytworzenie pełno wartościowej kości po przez stopniowe rozciąganie przeciętych fragmentów. Siła i napięcie przyłożone do końców fragmentów osteotomijnych użytych do ich rozsunięcia jest impulsem dla kości do tworzenia nowej tkanki w szczelinie pomiędzy odłamami. Na tej podstawie możliwe jest odtworzenie kości przez jej rozciąganie
Koncepcja modelowania kości jest praktykowana w wielu kultura na przestrzeni wieków. Badania już nad czaszkami Neandertalczyków ujawniają próby korekcji kształtu czaszki ( 45 000pne). Starożytni Egipcjanie preferowali wydłużony kształt czaszki i spiczastą brodę. Starożytni Grecy stosowali modelowanie czaszek u dzieci i niemowląt aby nadać im oznaki arystokratycznego pochodzenia. Plemiona Azteków i Inków modelowały kształt czaszki u dzieci po przez bandażowanie lub okładanie specjalnymi deseczkami by nadać arystokratyczny kształt czaszce.
W 1905 roku Codivilla podaje jako pierwszy że po przecięciu kości udowej i jej rozciąganiu osiągnięto jej wydłużenie. Abbot w 1972 roku publikuje podobne doniesienie. W tym czasie biologiczne podstawy i niewystarczające badania spowodowały podczas stosowania tej techniki wiele powikłań i zaprzestano leczenia tym sposobem.
Dopiero Ilizarow w 1951 , ortopeda Rosyjski opisał biologiczne zasady osteodystrakcji i opisał aparat do wydłużania kończyn.
W 1989 roku McCarthy zastosował jako pierwszy osteogenezę dystrakcyjną szkieletu twarzoczaszki u człowieka, opisał grupę pacjentów , u których wydłużano żuchwę.70, 71,72
Proces osteogeneza dystrakcyjnej dzieli się na trzy fazy.
Faza latencji ? okres po wykonaniu osteotomii , kortykotomii i założeniu urządzenia. Podczas tej fazy tworzy się kostnina naprawcza pomiędzy odłamami ? tzw strefa dystrakcyjna. Okres ten trwa od 2 do 7 dni w zależności od wieku pacjenta i miejsca deformacji. Następna faza to faza aktywacji podczas której następuje stopniowe rozciąganie odłamów osteotomijnych tym samym rozciąganie kostniny prowadzące do powstania nowej kości. Po okresie aktywacji i osiągnieciu zaplanowanego wydłużenia pozostawia się unieruchomione odłamy na okres konsolidacji , aby utworzyła się nowa kość. Okres ten trwa około 8 tygodni.
W szczelinie dystrakcyjnej pomiędzy odłamani osteotomijnymi można zidentyfikować cztery strefy.
Pierwsza ?środkowa jest to strefa włóknista centralna , w której włókna ustawione są wzdłuż wektora działającej siły . Kolejna to strefa to strefa przejściowa zbudowana z kostniny ( osteoid) ułożonej wzdłuż włókien kolagenowych . Trzecia strefa to jets to strefa przebudowy, w której osteoklasty przebudowują nowo tworzącą się kość. Czwarta strefa to strefa kości dojrzałej. 73, 74,75
Można wyróżnić kilka typów osteodystrakcji pojedynczą , podwójną i potrójną .
Pojedyncza to tak gdzie rozciąga się odłamy osteotomijne , aby wydłużyć fragment kości. Podwójna to tak gdzie po przecięciu ? osteotomii kości dokonuje się na jednym z odłamów kolejnej osteotomii i fragment ten przesuwa się w kierunku ubytku ( dystrakcja transportowa) . Osteodystrakcja potrójna jest zbliżona do poprzedniej , z tą różnicą , że wyspy kostne są wytwarzane na obu końcach fragmentów osteotomijnych i transportowane ku sobie.
Podczas procesu osteodystrakcji równolegle zachodzi zjawisko histiogenzy dystrakcyjnej. Określenie to zwraca nasza uwagę na występowania ,oprócz wydłużania kości , na wydłużanie okolicznych tkanek miękkich takich jak skóra , mięśnie , nerwy , naczynia krwionośne równolegle do wydłużanej kości. 76
Podczas fazy aktywacji i wczesnej fazy konsolidacji nowo powstała kość jest podatna na odkształcanie. 77, 75 W związku z tym można w pewien sposób modelować nowopowstałą kości. Na przykład po wysunięciu żuchwy i wytworzeniu zgryzu otwartego można go zamknąć po przez wczesne modelowanie kostniny i założenie wyciągów do zamknięcia zgryzu. 78
Podczas procesu osteogenezy dystrakcyjnej używana jest pewna siła , która powoduje rozciągnięcie odłamów kości , bądź ich odkształcenie. Siłą rozciągania jest określana jako siła podzielona na średnicę powierzchni do której została przyłożona. Siła odkształcenia jest to siłą definiowana jako zmian długość obiektu podzielona przez jego pierwotną długość. Moduł elastyczności Younga jest matematycznym opisem skłonności danego obiektu do deformacji wzdłuż długiej osi działania siły gdy przyłożono siłę po jej dwóch końcach. Moduł elastyczności opisuje stosunek siły rozciągani do siły odkształcania .
Tak więc , gdy przyłożymy siłę do dwóch końców odłamów osteotomijnych damy tym samym sygnał do tworzenia nowej kości wzdłuż osi działania siły w szczelinie osteotomijnej. Siła odkształcania decyduje o zdolności organizmu na powstawanie nowej kości.
Innym mechanizmem jest mechaniczne oddziaływanie na różnicowanie się tkanek. Wiadomo , że odziaływanie z dużą siłą na tkankę kostną prowadzi do powstania tkanki włóknistej , natomiast z niewielką siłą do powstania tkanki chrzęstnej. Jeżeli unaczynienie tkanki jest odpowiednie odpowiednia siłą prowadzi do powstania tkanki kostnej. 79, 80
Krótko po rozdzieleniu odłamów osteotomijnych powstaje krwiak i następuje migracja komórek zapalnych do szczeliny osteotomijne. Strefa urazu jest strefą niedotleniania wywołując proces nowotworzenia naczyń krwionośnych. Powstawanie nowych naczyń stymuluje wydzielanie czynników wzrostu dla naczyń co pobudza migrację pierwotnych komórek mezenchymy i tworzenie włókien kolagenowych. Angiogeneza stymuluje osteogenezę , na modelu zwierzęcym widoczne jest 10 krotne zwiększenie przepływu krwi przez strefę dystrakcji około 2 tygodnie po urazie operacyjnym, który utrzymuje się około 17 tygodni.
Po aktywacji urządzenia ewidentnie wzrasta poziom TGF ?1, co stymuluje odkładanie kolagenu . Komórki stożkowate , podobne do fibroblastów i nowe naczynia krwionośne układają się równolegle do wektora działające siły . Po ok 14 dniach widoczne jest tworzenie osteoidu i rozpoczęci mineralizacji. Trzy tygodnie po aktywacji następuje jest widoczne uwapnianie włókien kolagenowych ułożonych linijnie w odpowiedzi na stymulację osteokalcyny. Następnie pojawiają się osteoblasty wzdłuż włókien kolagenowych tworząc stożki tnące kierując si ku strefie centralnej dystracji. W dalszym ciągu następuje mineralizacja powstałej kości i ubytek kostny zostaje zamknięty.
Nowo powstała kość w dalszym ciągu ulega przebudowie w kość dojrzałą z kości blaszkowatą i kości gąbczastą.81,82,74
Podstawowymi typami urządzeń do osteodystrakcji są urządzenia wewnętrzne ? zakładanie pod tkanki miękkie i zewnętrzne zakładane powyżej tkanek , skóry z zamocowanym systemem pinów.
Korzyści płynące z zastosowania osteogenezy dystrakcyjnej są liczne w porównaniu z klasycznymi osteotomiami. Po pierwsze metody dystrakcyjne są prostsze , często mniej inwazyjne co redukuje czas operacji, pobyt pacjenta w szpitalu , potrzeby przetaczania krwi i występowanie mniejszej ilości powikłań szczególnie infekcyjnych .
Zabiegi osteogenezy dystrakcyjnej mogą być wykonywane u młodych pacjentów ze powodu mniejszej inwazyjności i powtarzalności oraz stymulacji wzrostu kostnego. Mała inwazyjności polega n konieczności ekspozycji tylko okolicy osteotomii z ograniczeniem preparowana okostnej .
Stosowanie osteodystrakcji redukuje konieczność stosowania przeszczepów kości ,uszkadzania miejsca dawczego i płynących stąd powikłań jak resorpcje i infekcje przeszczepów.
Kolejnym korzystnym elementem jest powolne i stopniowe rozciąganie tkanek miękkich zwane histiogenezą dystrakcyjną. Powstawanie nowych tkanek po przez ich rozciągniecie umożliwia przesuwanie odłamów kotnych na większe odległości , redukuje napięcie tkanek na odłamy osteotomijne co zabezpiecza przed powstaniem wznowy pooperacyjnej.
Wadą stosowania dystrakcji w porównaniu z konwencjonalnym leczeniem jest czas, który jest w oczywisty sposób wydłużony, trwający ok 3 miesięcy. Związane jest to również z wielokrotnymi kontrolami. Kolejnym problemem jest drugi zabieg usunięcia urządzenia .Dystraktory zewnętrzne pozostawiają często szpecące blizny. Czasem konieczna jest wymian lub zmian położenia urządzenia.
Również nie zawsze można osiągnąć idealną okluzję podczas dystrakcji i konieczne jest stosowanie wyciągów modelujących lub innych manipulacji z urządzeniem.
Leczenie dystrakcją stosuje się w każdej grupie wiekowej , głównie jest to dedykowana metoda dla dzieci. Z drugiej strony w grupie dorosłych w niektórych patologiach również osteodystrakcja znajduje zastosowanie.
Zastosowanie dystrakcji twarzoczaszki odnosi się do poszczególnych obszarów jak żuchwa ( trzon , gałąź , wyrostek kłykciowy, część zębodołowa żuchwy, spojenie żuchwy ) szczęka , środkowe piętro twarzy , podstawa czaszki z twarzoczaszką , sklepienie czaszki. 83, 84,85, 86,86,87,88,89
Zastosowanie osteodystrakcji rozciąga się również na naświetlane elementy szkieletu twarzoczaszki. Możliwa jest również osteodystrakcja naświetlanej żuchwy. 90,91
Dystrakcja żuchwy stosowana jest w różnorodnych wadach powodujących zmniejszenie wymiarów kości twarzoczaszki .
Osteodystrakcja żuchwy
Osteodystrakcja żuchwy stosowana jest w leczeniu niedorozwojów wrodzonych żuchwy z bezdechami nocnymi lub nie, defektów pourazowych lub po chirurgii ablacyjnej.
U pacjentów poniżej 2 roku życia dystrakcja żuchwy powinna być wykonana w przypadkach pilnych z silnymi zaburzeniami oddychania.
Pomiędzy 2 , a 4 rokiem życia wskazane jest we wszystkich przypadkach niedorozwoju żuchwy z wyjątkiem niedorozwoju typu Pruzańsky I i horyzontalną linią zgryzową Ci pacjenci powinni być przygotowani ortodontycznie do zabiegu ortognatycznego po zakończeniu wzrostu.
W wieku od 6 roku życia w okresie wymiany uzębienia ortodontyczne leczenie powinno być nakierowane na pobudzanie rozbudowy łuków zębowych i wzrostu żuchwy oraz wyrżnięcia się wszystkich zębów.
W tym okresie nie powinno wykonywać się zabiegów dystrakcyjnych chyba że przypadkach zaburzeń oddychania i występowania bezdechów sennych lub w przypadku bardzo dużych deformacji twarzy.
Dystrakcje w grupie nastolatków powinno być wstrzymane do osiągnięcia dojrzałości kostnej 17 -17 rok życia w zależności od płci.
Hypoplazja żuchwy jest spowodowana wadą wrodzoną lub nabytą . Najpopularniejszą wadą jest połowiczy niedorozwój twarzy ( hemifacial microsomia) występująca około 1:3500 do 1:6500 urodzeń.
Innymi częstymi wadami są sekwecja Pierre Robina , zespół Teracher Collinsa , zespół Negera.
Sekwencja Pierre Robina jest triadą objawów mikrognatia, glossoptoza i U kształtny rozsczep podniebienia . Jednym z opisywanych patomechanizmów jest to , że małożuchwie ? mikrognatia prowadzi do dotylnej pozycji języka płodu nie pozwalając się połączyć płytom podniebiennym w procesie embriogenezy. Określenie sekwencja powstała na skutek pojawiających się wydarzeń następujących po sobie, a nie z powodu wrodzonych anomalii poszczególnych narządów i organów.
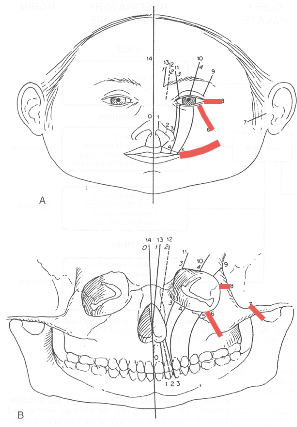
Zespół Treacher Collinsa , dystoza żuchwowa , Franceschetti?Zwahlen?Klein syndrome. Jest rzadką genetyczną autosomalnie dominującą patologią występującą 1 na 10,000-50,000 urodzeń , charakteryzującą się dystozą tkanek miękkich i twardych pochodzących z pierwszego i drugiego łuku skrzelowego. Wczesne leczenie opiera się na zaopatrzeniu drożności górnych dróg oddechowy, ochronie gałek ocznych oraz wspieraniu rozwoju narządu słuchu , mowy i neuropsychologicznego. Wtórne leczenie polega na rekonstrukcji poszczególnych okolic twarzy ? jamy ustnej , oraz uszu. Operacje na szkielecie twarzoczaszki korygują i poprawiają kształt twarzoczaszki oraz funkcję narządów i układów zawartych w tym rejonie -m.in.: przez rekonstrukcję żuchwy ,kości jarzmowych , brzegów oczodołów.
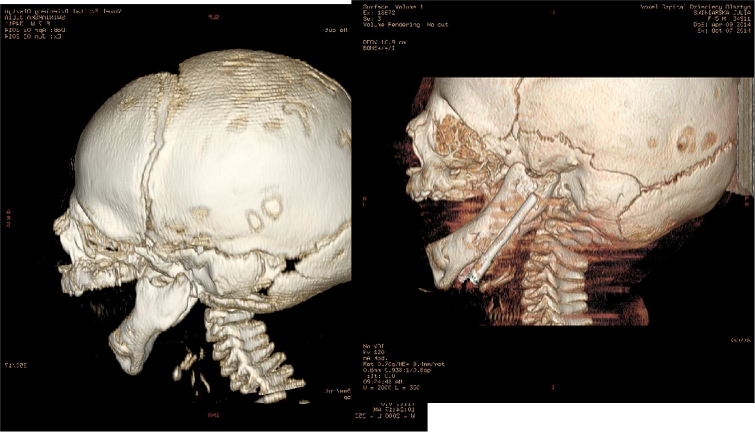
Połowiczy niedorozwój twarzy , cranio facial/hemifacial microsomia, jest drugą co do częstości występowania wadą okolicy głowy i szyi po rozszczepie wargi i podniebienia , 1: 5600 żywych urodzeń.
Po raz pierwszy opisana w 1963 roku przez Gorlina jako zaburzenie dotykające swoim spektrum szkielet twarzoczaszki , tkanki miękkie , układ mięśniowo nerwowy ,; struktury pochodzące z pierwszego i drugiego łuku skrzelowego.
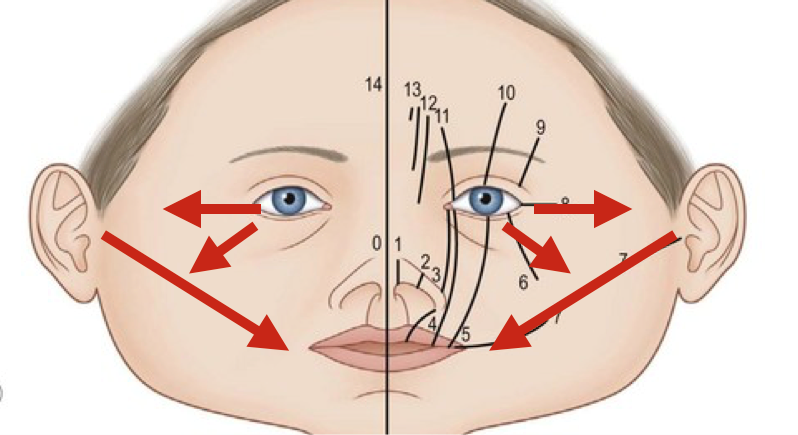
Objawami patologicznymi są niedorozwinięta gałąź i trzon żuchwy , mogący wystąpić jedno lub obustronnie. Inne elementy twarzy i szkieletu twarzoczaszki również są uszkodzone , nie zawsze w tym samym stopniu. Szczęka jest hypoplastyczna we wszystkich wymiarach , szczególnie po jednej stronie z silnie nachyloną krzywą zgryzową. Również kość jarzmowa , oczodół i okolica czołowo skroniowa również może być dotknięta niedorozwojem. Niedorozwój tkanek miękkich łącznie ze ścieńczeniem skóry , tkanki podskórnej i tkanki tłuszczowej oraz mięśni żując ( mięsień żwacz, mięsień skroniowy, i mięśnie skrzydłowe) nasila obraz asymetrii i niedorozwoju twarzy. Uszkodzeniu mogą ulegać nerwy czaszkowe , szczególnie nerw twarzowy.
Kolejnym objawem chorobowym jest niedorozwój ucha środkowego i małżowiny usznej os niewielkich deformacji po całkowity jej brak.
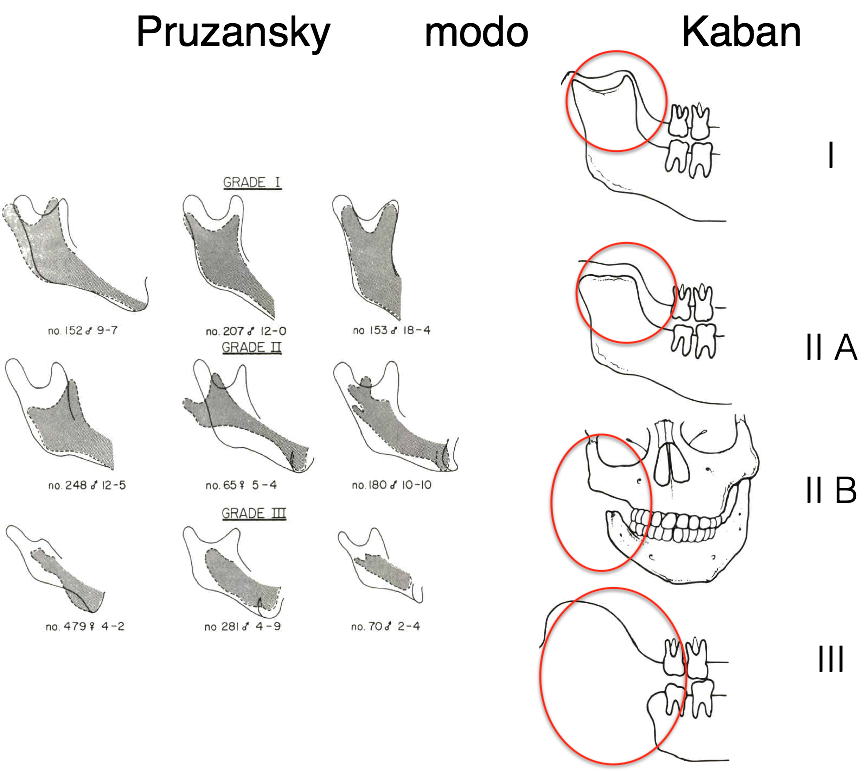
Pruzansky opisał trzy stopnie niedorozwoju żuchwy , a Kaban zmodyfikował je. Obecnie skala ta stanowi najpopularniejszy system opisywania połowiczego niedorozwoju twarzy . Typ I stanowi hypoplastyczny wyrostek stawowy , gałąź i trzon żuchwy , ale w budowie elementy są normalne. Typ IIA żuchwa jest zmniejszona w jej objętości ? trzon, gałąź i wyrostek kłykciowy ale zachowane są elementy stawu skroniowo żuchwowego.
Typ IIB gałąź jest skrócona i nachylona do językowo , najczęściej zdeformowany wyrostek kłykciowy nie stanowi elementu stawu i położony jest przyśrodkowo od stawu bez kontaktu z panewką stawową. W typie III niedorozwinięte elementy gałęzi i stawu powodują brak elementów stawu z zaburzeniem funkcji .
Wskazania do dystrakcji żuchwy są estetyczne i funkcjonalne.
Funkcjonalne wskazania do dystrakcji żuchwy zawierają wydłużenie żuchwy celem zmiany położenia języka aby odblokować drogi oddechowe. Również stosuje się w leczeniu ankylozy stawu skroniowo żuchwowego aby skorygować deformację szkieletu powstałą podczas wzrostu nieprawidłowego stawu.
Obustronna dystrakcja niemowląt stosowana jest w celu zmiany położenia nasady języka i kości gnykowej co prowadzi do powiększenia objętości górnych dróg oddechowych , a w efekcie pozwala uniknąć tracheostomii lub umożliwić usunięcie tracheostomii.
Planowanie dystrakcji oparte jest o badanie pacjenta i analizę danych radiologicznych. Badanie podmiotowe pacjenta powinno zawierać wywiad w kierunku występowania objawów bezdechu , problemów odżywiania , połykania i przyjmowania pokarmów.
Badanie przedmiotowe powinno obejmować oceną tkanek miękkich twarzy i szpary ustnej , pozycję bródki, brzegu dolnego żuchwy i uszu. Wewnątrz ustne badanie powinno obejmować oceną wady zgryzu , zgryz krzyżowy , płaszczyznę okluzyjną , zakres ruchów żuchwy we wszystkich kierunkach. Na koniec należy ocenić czynność ruchową i czuciową okolic twarzy i jamy ustnej.
Badanie snu powinno być wykonane aby ocenić występowania bezdechów sennych.
Badania bronchoskopowe , nosofiberoskopowe są kolejnym istotnym elementem oceny budowy i funkcji górnych dróg oddechowych , jamy ustnej , gardłami krtani ( przerost migdałka , funkcja i budowa podniebienia miękkiego, tracheomalacja) w aspekcie występowania bezdechów sennych .
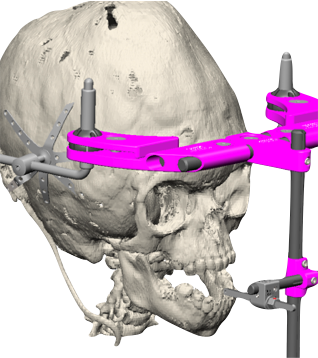
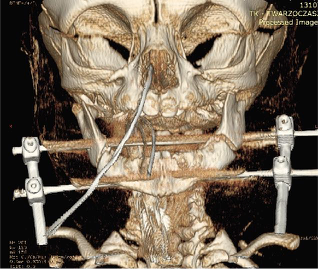
Przygotowanie zabiegu dystrakcji żuchwy obejmuje fotografie twarzy pacjenta , analizę 3D tomogramów oraz zdjęć bocznych i przednio tylnych oraz pantomogramów. Badanie te obrazują położenie zawiązków zębów , szczegółowo patologie szkieletu twarzoczaszki oraz stanowi podstawę do porównania efektów leczenia . Analiza modeli zębowych również powinna być przeprowadzona w celu wykonania szyn operacyjnych i ostatecznych symulujących przebieg dystrakcji.
Planując dystrakcję należy precyzyjnie określić wektor dystrakcji , który stanowi długą oś urządzenia. W żuchwie można zastosować trzy różne rodzaje wektora : horyzontalny, skośny i pionowy w zależności od położenia do płaszczyzny zgryzowej. Wektor poziomy ? horyzontalny jest od 0 °do 30 °, wektor skośny od 30 ° do 45 °. I pionowy od 45°.Trajektorię dystrakcji przewiduje się na podstawie wektora . Horyzontalną dystrakcję z reguły wybieramy w przypadkach deficytu w okolicy trzonu żuchwy , są to przypadki sekwencji Pierre Robin. Natomiast w zaburzeniach ? deficytu gałęzi żuchwy ustawiamy wektor pionowy, są to przypadki między innymi Treacher Collins , połowiczy niedorozwój twarzy. 96,97, 98, 99
Droga dostępu może być wewnątrz i zewnątrz ustna jak i położenie urządzenia. Zewnątrz ustne położenie jest prostsze w obsłudze i można łatwiej manipulować urządzeniem podczas aktywacji. Ujemną stroną jest pozostawienie blizn na skórze twarzy. Wewnątrz ustne położenie wymaga większej powierzchni kości dla posadowienia płytek i śrub mocujących.
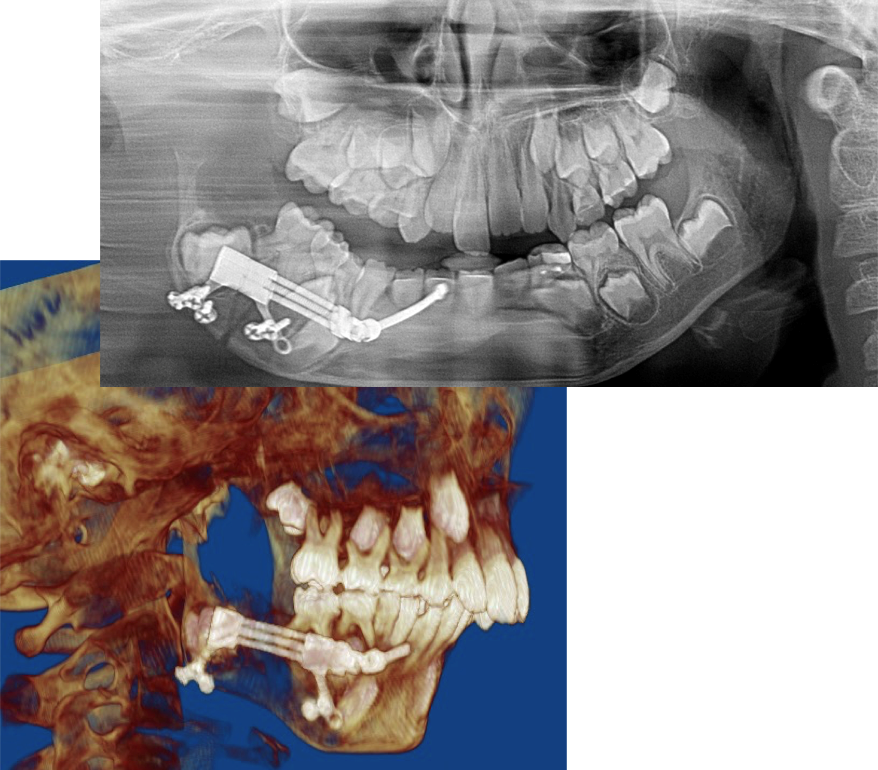
Zastosowanie dystrakcji transportowej jest w przypadkach ankylozy gdzie trzeba przesunąć fragment gałęzi mający imitować wyrostek kłykciowy żuchwy. 100,101,102
Podczas fazy aktywacji i wczesnej fazy konsolidacji istniej możliwość modelowania kształtu żuchwy stosując wyciągi elastyczne wewnątrz ustne celem osiągnięcia najlepszej pozycji zgryzowej. Podczas jednostronnych dystrakcji stosuje się szyny zgryzowe aby zachować wytworzony zgryz otwarty , który następnie zamyka się stopniowo korygując szynę.
Kontrole podczas dystrakcji prowadzi się obserwując zmiany przednio tylne łuków zębowych i zmiany położenie w odcinku tylnym płaszczyzny zgryzowej. Zamiany dotyczą również położenia szpary ustnej , i pozycji bródki. Te same kryteria stosuje się podczas oceny radiologicznej.
W przypadkach jednostronnych dystrakcji zakończenie procesu jest wówczas gdy osiągniemy przemieszczenie bródki na stronę przeciwną , wyrównanie szpary ustnej , a kąt żuchwy osiągnie zbliżony poziom do strony przeciwnej. Nadkorekcja jest kluczowa u pacjentów rosnących ponieważ część żuchwy podlegająca dystrakcji nie podlega tak aktywnemu wzrostowi jak strona przeciwna . 103,104,103
Powikłania podczas osteodystracji żuchwy związane są z montażem urządzenia jka poluzowanie pinów , infekcje wokół pinów lub elementów przechodzących przez skórę.
Problemy związane z tkankami miękkimi jak blizny przerostowe , infekcja tkanek lub powikłania związane z drogą dotarcia do kości jak przetoki ślinowe, porażenne nerwów. Powikłania związane z osteotomią ja porażenie ? uszkodzenie nerwu trójdzielnego , uszkodzenie zawiązków zębów lub zębów , nieprawidłowa osteotomia. Problemy i powikłania podczas dystrakcji jak nieprawidłowy wektor dystrakcji lub brak zrost kostnego. Powikłania późne jak niewystarczająca dystrakcja lub nieprawidłowa pozycja odłamów.
Stabilność leczenia przy pomocy osteogenezy dystrakcyjnej jest oceniana na około 6% zmniejszenia wymiaru na długość. W pierwszym roku dystrakcyjna żuchwa nie wykazuje znamiennego potencjału wzrostowego, natomiast w okresie ok 5 i 10 lat obserwowany jest znaczący wzrost.
Osteodystrakcja szczęki
Rozbudowa szczęki może przebiegać w kilku kierunkach . W wymiarze poprzecznym i w płaszczyźnie przedni tylnej .
Pacjenci kwalifikujący się do dystrakcji szczęki to pacjenci z deformacją porozszczepową szczęki , pacjenci z zespołami Crouzona , Aperta z hipoplazją środkowego piętra twarzy; pacjenci z wielowymiarową ciężką hypoplazją szczęki w klasie III szkieletowej ; pacjenci z ciężkimi zaburzeniami oddechowymi ? bezdechami sennymi/nocnymi.
Powiększanie wymiaru poprzecznego nazywa się chirurgicznym wspomaganiem rozbudową szczęki ( SARPE, SARME) . Wykonywane jest w przypadkach zwężeń szczęki jako pojedyncza procedura, lub procedura przygotowująca do dalszego leczenia ortognatycznego. Jednym ze wskazań są zaburzenia oddychania w postaci bezdechów nocnych .
Dystrakcja w wymiarze przednio tylnym najczęściej wskazana jest w grupie pacjentów rozszczepowych lub pacjentów z połowiczym niedorozwojem twarzy. U tych pacjentów wykonuje się osteotomię typu Le Fort I z montażem urządzeń dystrakcyjnych . 65,108
U pacjentów z deformacjami środkowego pietra twarzy w postaci niedorozwoju jak w zespołowych kraniosynostozach ( zespół Aperta , Crouzona , Pfeiffera )wykonuje się dystrakcja na poziomie Le Fort III tak zwaną sub cranialną . Podczas tego typu leczenia następuje poprawa drożności dróg oddechowych , korekcja wytrzeszczu , korekta wady zgryzu i poprawa estetyki twarzy.
Zabiegi tedo typu wykonujesię w wieku 6-7 rok życia , w zależności od nasilenia wady i niekorzystnych objawów związanych z niedorozwojem twarzoczaszki.
Większość zabiegów włączona jest w wieloetapowy plan leczenia , obejmujący interwencje na sklepieniu czaszki i podstawie , żuchwie i w końcowym etapie na zgryzie pacjenta.